心が折れる前に知っておきたい。医療・福祉現場のストレスと向き合う方法

医療・福祉の現場は、人の命や生活や生命を支えるために必要不可欠なことに直接関わるため、心身の負担も大きくなる傾向にあります。
厚生労働省が発表した「2024年度 過労死等の労災補償状況」の中の「業務災害に係る精神障害の業種別請求、決定及び支給決定件数」では、請求件数983件、決定件数862件、支給決定件数270件で、医療、福祉が最も高い割合となっています。
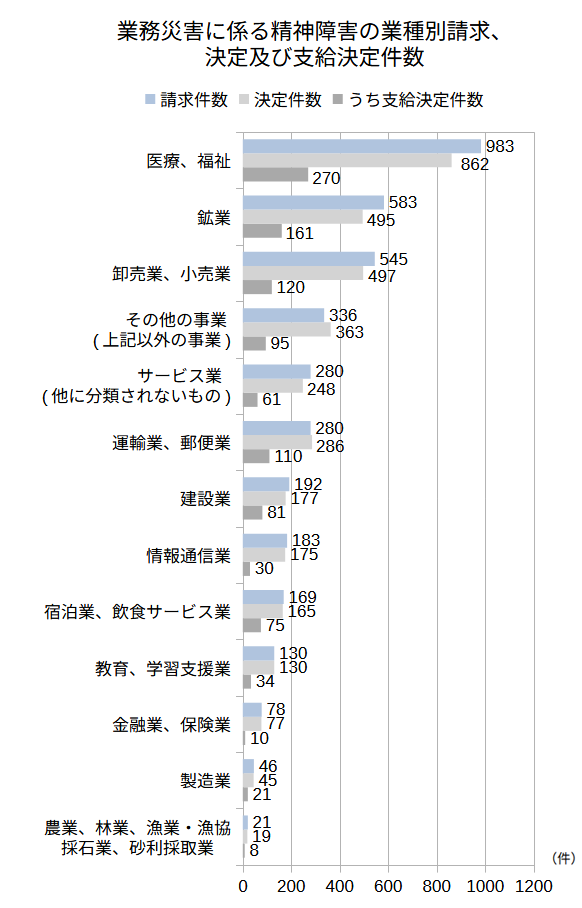
厚生労働省 2024年度「過労死等の労災補償状況」別添資料2 表2-2を参考に作成
医療・福祉の現場では、利用者さんや患者さん一人ひとりと向き合う責任感や、時に命を預かる重圧に日々さらされる中で、ふと気づくと心や身体に負担が積み重なっていることもあるでしょう。
人を毎日支える立場だからこそ、知らず知らずのうちに自分自身のケアが後回しになりやすいのがこの仕事の特徴かもしれません。
この記事では、医療・福祉現場で働く人々が直面しやすいストレス要因を事例で紹介し、心の健康を保つための効果的なヒントも合わせて紹介します。
医療・福祉現場で起こりうるメンタル不調事例
利用者さんや患者さんのためにと日々力を尽くしているうちに、自分では気づきにくい心のサインが現れてくることがあります。
現場ならではの環境や役割が影響して、メンタル面の不調が表に出てくることも少なくありません。ここでは、実際の現場で見られる心身の変化や、そのサインについて具体例を交えてご紹介します。
事例1:看護師Aさんの「慢性的な疲労感」と「不安感」
内科病棟で働く20代の看護師Aさん。働き始めた当初は、患者さんとの関わりに大きなやりがいを感じていました。夜勤も「患者さんの一番近くで支えられる」という使命感を持って取り組んでおり、プライベートでは休日は友人と出かけたり、趣味の読書を楽しんだりと充実していました。
夜勤のリーダーに
Aさんの勤務する病院は2交代制で、日勤は8時から17時の9時間勤務体制、夜勤は16時30分から翌朝9時までの16時間勤務体制が取られています。Aさんは入職5年目にして、夜勤のリーダーを担当することになりました。
夜勤中は2〜3時間の休憩時間が設けられていますが、ナースコールへの対応や急変時の対応が多く、実際にはまとまった休息がとれない日もよくありました。
そして、月間の夜勤回数は病院規定では8回までと決められています。しかし慢性的な人員不足の影響で、実際は8回以上夜勤をする月がほとんどで、連続した休暇の取得も難しい状況が続いていました。
Aさんに現れた変化
以前は夜勤明けでもぐっすり眠れていたAさんですが、最近は興奮状態が続き眠れない日が増え、次の勤務までの回復時間が十分に取れず、「疲れた」と感じる状態が続くようになりました。
また、以前は休みの度に友人と出かけていたAさんですが、今では次の夜勤の不安や業務の心配が頭から離れず、一日中家の中で寝て過ごすことも増えました。
疲れが顔に出てしまっているAさんの心境
「最初は患者さんのために頑張れていたのに、今は自分のことで精一杯。本当は笑顔で接したいのに、心に余裕がなくて自分が情けない。」「看護師の仕事は好きなのに、このままでは患者さんに迷惑をかけてしまうのではないかと不安。でも、同僚に弱音を吐くのも申し訳ない。」
適応反応症(適応障害)の可能性
役職による業務の変化にうまく適応できないことによって、Aさんは「疲れた」「自分は情けない」と感じています。日常生活に支障をきたしている状態は、適応反応症である可能性があります。
事例2:医師Bさんの「バーンアウト(燃え尽き症候群)」
地域の総合病院で働く30代の医師Bさん。どんなに忙しくても「患者さんの命を救うために医師になったんだ」という強い信念を持ち、患者一人ひとりと真摯に向き合うことを大切にし、後輩の指導にも熱心に取り組んでいました。
責任の重圧と完璧さへのプレッシャー
生死に関わる判断を日々求められる中で「絶対にミスをしてはいけない」という責任感が強くのしかかり、患者や家族からの期待もプレッシャーに感じるようになっていきました。
また、治療がうまくいかなかったときには、強い自責の念にかられることもあり、同時に患者や家族への説明責任なども重くのしかかってきました。
バーンアウトの出現
以前は患者さんのために力を尽くすことに喜びを感じていたのに、次第に「もう疲れた」「何もしたくない」という感情が強くなり、やる気が起きなくなってしまいました。
また、それまで患者一人ひとりの話にしっかりと耳を傾けていたのに、最近では機械的な対応をすることが増え、感情的な関わりを避けるようになりました。
感情的な関わりを避けるBさんの心境
「患者さんを救いたいという純粋な気持ちで始めた仕事なのに、今は責任の重さに押しつぶされそう。」「完璧を求めすぎて患者さんを一人の人間として見れなくなっている気がする。こんな冷たい医師になってしまって、本当に患者さんのためになっているのだろうか」
バーンアウト(燃え尽き症候群)の可能性
Bさんは、仕事への高い理想と現実とのギャップから、エネルギーが枯渇してしまい、バーンアウトの典型的な症状が現れています。特に、感情的な関わりを避けて機械的な対応になるのは「脱個性化」と言い、患者さんを「人間」としてではなく、「対処すべき対象」として捉えてしまう状態であり、仕事への情熱が完全に失われたサインと言えます。
事例3:医療事務員Cさんの「業務増加」と「人間関係の孤立」
長年、総合病院で医療事務員として勤務する40代のCさん。ベテランとして業務をこなす一方で、電子カルテ導入やレセプト業務の複雑化など、時代の変化に直面しています。
業務の複雑化と変化の波
以前は手書きで管理していた書類が、すべて電子化されたことで、パソコン操作の知識が必須になりました。また、診療報酬制度の改定が頻繁に行われるようになり、常に新しい情報を学び続けなければならない状況が続いています。
Cさんは業務効率化のための電子システムに追いつけず、逆に作業効率が低下。その結果、残業時間が増え、若手職員と比べてご自身だけ取り残されているような感覚を抱くようになったのです。
人間関係の孤立
職場のメンバーは若手が増え、会話の内容がSNSやオンラインゲームなど、Cさんには馴染みのない話題が中心になりました。以前は楽しかった休憩時間の会話も、話題についていけず疎外感を覚えるようになったといいます。また、新しいシステムの操作で困っても、若手職員に質問することをためらい、一人で抱え込んでしまうようになりました。
孤立を感じているCさんの心境
「新しいことを覚えるのが大変で、昔のようにサッと仕事が終わらない。このままでは若い子たちに迷惑をかけてしまうのではないかと心配です。」「みんなの会話についていけなくて、職場にいるのに一人ぼっちな気がする。自分はもう必要とされていないのだろうか、と思ってしまいます。」
存在価値の喪失と社会的孤立
Cさんは、業務の変化や職場の人間関係など、複数のストレスによって自己効力感の低下と社会的孤立を感じています。自身の存在価値を見失っている状態を示しているため、 複合的なメンタル不調の症状と言えます。

代表的なメンタル不調の症状
メンタル不調と言っても、多くの場合、はじめは「ちょっとした変化」や「何となく調子が悪い」といったサインから始まります。まずは、メンタル不調によって身体的に出る症状について見ていきましょう。
- 自律神経の乱れ
-
- なかなか寝付けない、熟睡できない
- 朝起きても疲れが取れない
- 頭痛や肩こり、胃の不快感
- 動悸や息切れ、めまい
- 過食または拒食
-
- 食欲がわかない、または過食になる
- 体重の急激な増減
- 身体の抵抗力の低下
-
- つねに身体がだるい、重い感じがする
- 風邪をひきやすくなったなど、抵抗力の低下
- 月経不順(女性の場合)
次に、メンタルに出る症状です。
- メンタルに出る症状
-
- イライラしやすくなる、怒りっぽい
- 気分が落ち込む、やる気が出ない
- 以前は楽しめていたことが楽しく感じられなくなる
- 不安や焦りが強まる、考えがまとまらない
- ちょっとしたことで涙が出たり、感情の波が激しくなる
- ミスや忘れ物が増える、仕事の能率が落ちる
- 人と話すのが億劫になる、職場や人間関係を避けるようになる
- 「自分は役に立たない」など自己否定的な思考が強くなる
- 何をするにも億劫になり、行動や判断が遅くなる
これらの症状にいくつか当てはまり、それが2週間以上続いているようであれば、専門家への相談を検討する時期かもしれません。

メンタル不調になる前にできること
医療・福祉現場で働く人々にとって、心や身体の疲れをゼロにすることは難しいかもしれません。ただ、その疲れを放置せずに、日々の中でこまめにリセットしていくことが大切です。ここでは、忙しい中でも今日から取り入れやすい「心を守るためのヒント」をご紹介します。
ストレスの正体を知る
まず大切なのは「なぜ自分はこんなにしんどいのか」「どんなことで心が疲れるのか」を自分なりに見つめ直してみることです。毎日忙しく働いていると、イライラを感じても、その原因をしっかり突き止めずに、そのまま流してしまうことが多いかもしれません。
イライラしたときや、疲れを感じたときに少し立ち止まって、「今の自分がつらい理由は?」と振り返ってみるだけでも心が軽くなることがあります。「この業務のここが負担だ」など、ストレスの正体に気づければ、具体的な対策を考えることができます。
いつもと違う環境に身を置く
医療や福祉の仕事をしていると、気づけば仕事を中心とした毎日になっている、と感じる方も多いのではないでしょうか。患者さんや利用者さんのことを考え続けるうちに、自分自身の時間や楽しみを後回しにしてしまうことも少なくありません。
日々の業務で溜まった緊張や疲れをリセットするには、仕事とは全く違う世界に身を置くことが効果的です。例えば、行ったことのない所を訪ねる旅行などは、いつもと違う環境を味わうのに最適です。
また2、3時間の空き時間でも、映画や観劇などの文化体験、行ったことのないお店で外食してみるだけで、非日常体験を味わうことができます。
いつもと違う環境から一時的に身を置くことで、気分転換になったり、新たな視点を得られたりすることがあります。
睡眠休養感の確保
厚生労働省が発表した「健康づくりのための睡眠ガイド2023」では、睡眠だけではなく、睡眠で休養が取れている感覚「睡眠休養感」を向上させることが大切であるとされています。
十分な睡眠時間を確保していても、起床直後から疲れが取れていない感じがするようであれば、睡眠休養感が低下がしている可能性があり、身体機能や認知機能、メンタル不調にも影響すると言われています。
睡眠休養感を高めるには、睡眠時間の確保だけでなく、就寝の2、3時間前までに食事を済ませるようにしたり、寝る前のスマホの使用を控えるなど、質の良い睡眠を取れるように心がけることが大切です。
身近な人に話を聞いてもらう
仕事で抱えきれなくなった感情や、一人で抱え込んでいる悩みを、信頼できる家族や友人、職場の同僚などに聞いてもらうことで、心が軽くなることがあります。「大変だね」と言ってもらえるだけで孤独感が和らぎ、自分の気持ちを受け止めてもらえるという安心感が心の回復にとってとても大切です。
また、悩みを話しているうちに、自分自身で「こういうことだったのか」と腑に落ちることも少なくありません。
たとえ短い時間であっても、意識的に家族や友人と連絡を取ったり、会う時間を作ってみてください。ただ一緒に食事をしたり、共通の趣味を楽しんだりするだけでも、自分は一人ではないと感じられ、明日も頑張ろうという活力が湧いてくる可能性があります。
つらいときこそプロのカウンセラーに相談を
どんなにセルフケアを心がけても、どうしても乗り越えられないほどのつらさを感じてしまう時があるかもしれません。
また、家族や友人には話しづらい時は、一人で抱え込まずに、メンタルヘルスの専門家であるカウンセラーに相談してみてはいかがでしょうか。
カウンセラーは悩みや不安を「聴く」プロとして、あなたのつらい気持ちに親身に寄り添います。

カウンセリングの有効性
カウンセラーは、あなたの抱える悩みや感情を丁寧に受け止め、言葉にならない気持ちを引き出し、複雑な心の内を整理するサポートをします。
家族や友人には話にくいデリケートな悩みであっても、第三者だからこその視点で話を聞くことができ、あなたの状況を冷静に分析し、問題解決に向けた具体的なアプローチを共に考えてくれます。
手軽に利用できるオンラインカウンセリング
「話を聞いてもらいたいけど、時間がない」と感じる人には、自宅や休憩スペースなど、どこからでも気軽に専門家であるカウンセラーに相談することができる「オンラインカウンセリング」がオススメです。
PCやスマートフォンのビデオ通話を通じて、対面と変わらない質の高いカウンセリングを受けることができます。
また、移動時間や場所の制約がないため、忙しい毎日を送る医療・福祉従事者の方々にとって、心理的なハードルを下げ、よりスムーズに専門家のサポートにアクセスできるのが魅力です。
まとめ
この記事では、医療・福祉現場で働く人々が直面しやすいストレス要因を事例で紹介しながら、心の健康を保つための効果的なヒントも合わせて紹介してきました。
医療・福祉の現場では、使命感や責任感の重さから、心身の不調に気づかないまま、限界までがんばってしまうことがあります。
日常的なセルフケアや気分転換、信頼できる人に話を聞いてもらうことで、負担を和らげることができます。どうしてもつらいときには、カウンセラーに相談することも検討してみてください。
information
インフォメーション
メザニンコラムを発信しているオンラインカウンセリングサービス「mezzanine(メザニン)」では、簡単3ステップでオンラインカウンセリングをご利用いただけます。
Step.1
会員登録

メザニンのカウンセリングを予約するには、会員登録が必要です。
Step.2
カウンセリングの予約

日時を選択して予約をします。初回はカウンセラーを選ばずに予約ができます。カウンセリングは1回6,000pt(5,999円)です。初回は3,000pt(3,000円)の購入で予約ができます。
Step.3
オンラインカウンセリング

予約した日時になったら、マイページからオンラインカウンセリングに参加します。
になりやすい人の特徴.jpg)


